ASUHAN KEPERAWATAN BRONKOPNEUMONIA atau sering disebut BRPN
Sebelum melangkah pada asuhan keperawatan brokopneumonia (BRPN) atau askep bronkopneumonia, kita perlu pahami pengertian bronkopneumonia,etiologi bronkopneumonia,manifestasi klinik bronkopneumonia,patofisiologi bronkopneumonia baru kita melangkah ke asuhan keperawatan
ASUHAN KEPERAWATAN BRONKOPNEUMONIA atau sering disebut BRPN
Sebelum melangkah pada asuhan keperawatan brokopneumonia (BRPN) atau askep bronkopneumonia, kita perlu pahami pengertian bronkopneumonia,etiologi bronkopneumonia,manifestasi klinik bronkopneumonia,patofisiologi bronkopneumonia baru kita melangkah ke asuhan keperawatan bronkopneumonia
A. Pengertian
Pneumonia adalah inflamasi atau infeksi pada parenkim paru ( Betz C, 2002 )
Pneumonia adalah peradangan alveoli atau pada parenchim paru yang terjadi pada anak. (Suriadi Yuliani, 2001)
Pneumonia adalah suatu peradangan paru yang disebabkan oleh bermacam- macam etiologi seperti bakteri, virus, jamur dan benda asing (IKA, 2001)
Jadi bronkopnemonia adalah infeksi atau peradangan pada jaringan paru terutama alveoli atau parenkim yang sering menyerang pada anak – anak
B. Etiologi
Pneumonia bisa dikatakan sebagai komplikasi dari penyakit yang lain ataupun sebagai penyakit yang terjadi karena etiologi di bawah ini
Sebenarnya pada diri manusia sudah ada kuman yang dapat menimbulkan pneumonia sedang timbulnya setelah ada faktor- faktor prsesipitasi yang dapat menyebabkan timbulnya
? Bakteri
Organisme gram positif yang menyebabkan pneumonia bakteri adalah steprokokus pneumonia, streptococcus aureus dan streptococcus pyogenis.
? Virus
Pneumonia virus merupakan tipe pneumonia yang paling umum ini disebabkan oleh virus influenza yang menyebar melalui transmisi droplet. Cytomegalovirus yang merupakan sebagai penyebab utama pneumonia virus.
? Jamur
Infeksi yang disebabkan oleh jamur seperti histoplasmosis menyebar melalui penghirupan udara yang mengandung spora dan biasanya ditemukan pada kotoran burung.
? Protozoa
Ini biasanya terjadi pada pasien yang mengalami imunosupresi seperti pada pasien yang mengalami imunosupresi seperti pada penderita AIDS.
[ad#tak-usah-bingung]
C. Manifestasi klinis
? Pneumonia bakteri
Gejala awal :
- Rinitis ringan
- Anoreksia
- Gelisah
artikel di blog.ilmukeperawatan.com
Berlanjut sampai :
- Demam
- Malaise
- Nafas cepat dan dangkal ( 50 – 80 )
- Ekspirasi bebunyi
- Lebih dari 5 tahun, sakit kepala dan kedinginan
- Kurang dari 2 tahun vomitus dan diare ringan
- Leukositosis
- Foto thorak pneumonia lobar
? Pneumonia virus
Gejala awal :
- Batuk
- Rinitis
Berkembang sampai
- Demam ringan, batuk ringan, dan malaise sampai demam tinggi, batuk hebat dan lesu
- Emfisema obstruktif
- Ronkhi basah
- Penurunan leukosit
? Pneumonia mikoplasma
Gejala awal :
- Demam
- Mengigil
- Sakit kepala
- Anoreksia
- Mialgia
Berkembang menjadi :
- Rinitis
- Sakit tenggorokan
- Batuk kering berdarah
- Area konsolidasi pada pemeriksaan thorak
D. Patofisiologi
Adanya gangguan pada terminal jalan nafas dan alveoli oleh mikroorganisme patogen yaitu virus dan stapilococcus aurens, H. Influenza dan streptococcus pneumoniae bakteri.
Terdapat infiltrat yang biasanya mengenai pada multipel lobus. Terjadinya destruksi sel dengan menanggalkan debris celluler ke dalam lumen yang mengakibatkan gangguan fungsi alveolar dan jalan nafas.
Pada anak kondisi ini dapat akut maupun kronik misal pad AIDS, Cystic Fibrosis, aspirasi benda asing dan congenital yang dapat meningkatkan risiko pneumonia.
E. Pemeriksaan diagnostik
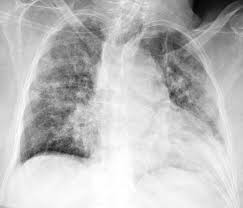
1. Foto polos : digunakan untuk melihat adanya infeksi di paru dan status pulmoner
2. Nilai analisa gas darah: untuk mengetahui status kardiopulmoner yang berhubungan dengan oksigenasi
3. Hitung darah lengkap dan hitung jenis: digunakan untuk menetapkan adanya anemia, infeksi dan proses inflamasi
4. Pewarnaan gram: untuk seleksi awal anti mikroba
5. Tes kulit untuk tuberkulin: untuk mengesampingkan kemungkinan terjadi tuberkulosis jika anak tidak berespon terhadap pengobatan
6. jumlah lekosit: terjadi lekositosis pada pneumonia bakterial
7. Tes fungsi paru: digunakan untuk mengevaluasi fungsi paru, menetapkan luas dan beratnya penyakit dan membantu memperbaiki keadaan.
8. Spirometri statik digunakan untuk mengkaji jumlah udara yang diinspirasi
9. Kultur darah spesimen darah untuk menetapkan agen penyebab seperti
virus
Pathway
F. Penatalaksanaan medis
? Pengobatan supportive bila virus pneumonia
? Bila kondisi berat harus dirawat
? Berikan oksigen, fisiotherapi dada dan cairan intravena
? Antibiotik sesuai dengan program
? Pemeriksaan sensitivitas untuk pemberian antibiotik
G. Penatalaksanaan perawatan
1. Pengkajian
- Kaji status pernafasan
- Kaji tanda- tanda distress pernafasan
- Kaji adanya demam, tachicardia, malaise, anoreksia, kegeisahan
2. Diagnosa keperawatan
1. Bersihan jalan nafas tidak efektif berhubungan dengan penumpukan sekret di jalan nafas
2. Gangguan petukaran gas berhubungan dengan meningkatnya sekresi dan akumulasi exudat
3. Risiko kekurangan volume cairan berhubungan dengan demam, menurunnya intake dan tachipnea
4. Risiko tinggi terjadi infeksi berhubungan dengan tindakan invasif pemasangan infus
5. Risiko tinggi terjadi kerussakan integritas kulit berhubungan dengan bed rest total
6. Risiko tinggi terjadi cedera berhubungandengan kejang
3. Perencanaan
1. Bersihan jalan nafas tidak efektif berhubungan dengan penumpukan sekret di jalan nafas
Tujuan: setelah dilaksakan asuhan keperawatan selama 3 x 24 jam jalan nafas menjadi bersih
Kriteria:
- Suara nafas bersih tidak ada ronkhi atau rales, wheezing
- Sekret di jalan nafas bersih
- Cuping hidung tidak ada
- Tidak ada sianosis
Intervensi:
- Kaji status pernafasan tiap 2 jam meliputi respiratory rate, penggunaan otot bantu nafas, warna kulit
- Lakukan suction jika terdapat sekret di jalan nafas
- Posisikan kepala lebih tinggi
- Lakukan postural drainage
- Kolaborasi dengan fisiotherapist untuk melaakukan fisiotherapi dada
- Jaga humidifasi oksigen yang masuk
- Gunakan tehnik aseptik dalam penghisapan lendir
2. Gangguan pertukaran gas berhubungan dengan adanya penumpukan cairan di alveoli paru
Tujuan: setelah dilaksakan asuhan keperawatan selama 3 x 24 jam pertukaran gas dalam alveoli adekuat.
Kriteria:
- Akral hangat
- Tidak ada tanda sianosis
- Tidak ada hipoksia jaringan
- Saturasi oksigen perifer 90%
Intervensi:
- Pertahankan kepatenan jalan nafas
- Keluarkan lendir jika ada dalam jalan nafas
- Periksa kelancaran aliran oksigen 5-6 liter per menit
- Konsul dokter jaga jika ada tanda hipoksia/ sianosis
- Awasi tingkat kesadaran klien
3. Risiko kekurangan volume cairan berhubungan dengan demam, menurunnya intake dan tachipnea
Tujuan: setelah dilakukan tindakan keperawatan selama 3 x 24 jam tidak terjadi kekurangan volume cairan.
Kriteria hasil:
- Tidak ada tanda dehidrasi
- Suhu tubuh normal 36,5-37 0C
- Kelopak mata tidak cekung
- Turgor kulit baik
- Akral hangat
Intervensi:
- Kaji adanya tanda dehidrasi
- Jaga kelancaran aliran infus
- Periksa adanya tromboplebitis
- Pantau tanda vital tiap 6 jam
- Lakukan kompres dingin jika terdapat hipertermia suhu diatas 38 C
- Pantau balance cairan
- Berikan nutrisi sesuai diit
- Awasi turgor kulit
4. Risiko tinggi terjadi infeksi berhubungan dengan tindakan invasif pemasangan infus
Tujuan: setelah dilakukan tindakan keperawatan selama 3 x 24 jam tidak terjadi infeksi akibat pemasangan infus.
Kriteria hasil:
- Aliran infus lancar
- Tidak ada tanda infeksi pada tempat pemasangan infus
- Suhu tubuh dalam batas normal
- Tidak ada tromboplebitis
Intervensi:
- Awasi adanya tanda- tanda infeksi pada tempat pemasangan infus
- Jaga kelancaran aliran infus
- Jaga kenbersihan tempat pemasangan infus
- Jaga tempat pemasangan infus tetap kering
- Tutup tempat pemasangan infus dengankasa betadin
- Ganti lokasi pemasangan infus tiap 3 x 24 jam
5. Risiko tinggi terjadi kerussakan integritas kulit berhubungan dengan bed rest total
Tujuan: seletah dilakukan tindakan keperawatan selama 3 x 24 jam tidak terjadi kerusakan integritas kulit
Kriteria hasil:
- Tidak terdapat luka dekubitus pda lokasi yang tertekan
- Warna kulit daerah tertekan tidak hipoksia, kemerahan
Intervensi:
- Lakukan massage pada kulit tertekan
- Monitor adanya luka dekubitus
- Jaga kulit tetap kering
- Berikan kamfer spiritus pada punggung dan daerah tertekan
- Jaga kebersihan dan kekencangan linen
6. Risiko tinggi terjadi cedera berhubungandengan kejang
Tujuan: setelah dilakukan tindakan keperawatan selama 3 x 24 jam tidak terjadi injuri akibat kejang
Kriteria hasil:
- Tidak ada injuri pada bagian tubuh jika terjadi kejang
- Orang tua selalu mengawasi disamping anaknya
- Orang tua melapor jika terjadi kejang
- Tempat tidur terpasang pengaman
Intervensi:
- Pasang pengaman di sisi tempat tidur
- Anjurkan orang tua untuk melapor jika terjadi kejang
- Siapkan sudip lidah/ pasang pada mulut pasien
- Kolaborasi berikan anti kejang luminal dan diazepam
- Berikan obat sesuai program
- Awasi adanya kejang tiap 15 menit sekali
A. Pengertian
Pneumonia adalah inflamasi atau infeksi pada parenkim paru ( Betz C, 2002 )
Pneumonia adalah peradangan alveoli atau pada parenchim paru yang terjadi pada anak. (Suriadi Yuliani, 2001)
Pneumonia adalah suatu peradangan paru yang disebabkan oleh bermacam- macam etiologi seperti bakteri, virus, jamur dan benda asing (IKA, 2001)
Jadi bronkopnemonia adalah infeksi atau peradangan pada jaringan paru terutama alveoli atau parenkim yang sering menyerang pada anak – anak
B. Etiologi
Pneumonia bisa dikatakan sebagai komplikasi dari penyakit yang lain ataupun sebagai penyakit yang terjadi karena etiologi di bawah ini
Sebenarnya pada diri manusia sudah ada kuman yang dapat menimbulkan pneumonia sedang timbulnya setelah ada faktor- faktor prsesipitasi yang dapat menyebabkan timbulnya
? Bakteri
Organisme gram positif yang menyebabkan pneumonia bakteri adalah steprokokus pneumonia, streptococcus aureus dan streptococcus pyogenis.
? Virus
Pneumonia virus merupakan tipe pneumonia yang paling umum ini disebabkan oleh virus influenza yang menyebar melalui transmisi droplet. Cytomegalovirus yang merupakan sebagai penyebab utama pneumonia virus.
? Jamur
Infeksi yang disebabkan oleh jamur seperti histoplasmosis menyebar melalui penghirupan udara yang mengandung spora dan biasanya ditemukan pada kotoran burung.
? Protozoa
Ini biasanya terjadi pada pasien yang mengalami imunosupresi seperti pada pasien yang mengalami imunosupresi seperti pada penderita AIDS.
[ad#tak-usah-bingung]
C. Manifestasi klinis
? Pneumonia bakteri
Gejala awal :
- Rinitis ringan
- Anoreksia
- Gelisah
artikel di blog.ilmukeperawatan.com
Berlanjut sampai :
- Demam
- Malaise
- Nafas cepat dan dangkal ( 50 – 80 )
- Ekspirasi bebunyi
- Lebih dari 5 tahun, sakit kepala dan kedinginan
- Kurang dari 2 tahun vomitus dan diare ringan
- Leukositosis
- Foto thorak pneumonia lobar
? Pneumonia virus
Gejala awal :
- Batuk
- Rinitis
Berkembang sampai
- Demam ringan, batuk ringan, dan malaise sampai demam tinggi, batuk hebat dan lesu
- Emfisema obstruktif
- Ronkhi basah
- Penurunan leukosit
? Pneumonia mikoplasma
Gejala awal :
- Demam
- Mengigil
- Sakit kepala
- Anoreksia
- Mialgia
Berkembang menjadi :
- Rinitis
- Sakit tenggorokan
- Batuk kering berdarah
- Area konsolidasi pada pemeriksaan thorak
D. Patofisiologi
Adanya gangguan pada terminal jalan nafas dan alveoli oleh mikroorganisme patogen yaitu virus dan stapilococcus aurens, H. Influenza dan streptococcus pneumoniae bakteri.
Terdapat infiltrat yang biasanya mengenai pada multipel lobus. Terjadinya destruksi sel dengan menanggalkan debris celluler ke dalam lumen yang mengakibatkan gangguan fungsi alveolar dan jalan nafas.
Pada anak kondisi ini dapat akut maupun kronik misal pad AIDS, Cystic Fibrosis, aspirasi benda asing dan congenital yang dapat meningkatkan risiko pneumonia.
E. Pemeriksaan diagnostik
1. Foto polos : digunakan untuk melihat adanya infeksi di paru dan status pulmoner
2. Nilai analisa gas darah: untuk mengetahui status kardiopulmoner yang berhubungan dengan oksigenasi
3. Hitung darah lengkap dan hitung jenis: digunakan untuk menetapkan adanya anemia, infeksi dan proses inflamasi
4. Pewarnaan gram: untuk seleksi awal anti mikroba
5. Tes kulit untuk tuberkulin: untuk mengesampingkan kemungkinan terjadi tuberkulosis jika anak tidak berespon terhadap pengobatan
6. jumlah lekosit: terjadi lekositosis pada pneumonia bakterial
7. Tes fungsi paru: digunakan untuk mengevaluasi fungsi paru, menetapkan luas dan beratnya penyakit dan membantu memperbaiki keadaan.
8. Spirometri statik digunakan untuk mengkaji jumlah udara yang diinspirasi
9. Kultur darah spesimen darah untuk menetapkan agen penyebab seperti
virus
Pathway
F. Penatalaksanaan medis
? Pengobatan supportive bila virus pneumonia
? Bila kondisi berat harus dirawat
? Berikan oksigen, fisiotherapi dada dan cairan intravena
? Antibiotik sesuai dengan program
? Pemeriksaan sensitivitas untuk pemberian antibiotik
G. Penatalaksanaan perawatan
1. Pengkajian
- Kaji status pernafasan
- Kaji tanda- tanda distress pernafasan
- Kaji adanya demam, tachicardia, malaise, anoreksia, kegeisahan
2. Diagnosa keperawatan
1. Bersihan jalan nafas tidak efektif berhubungan dengan penumpukan sekret di jalan nafas
2. Gangguan petukaran gas berhubungan dengan meningkatnya sekresi dan akumulasi exudat
3. Risiko kekurangan volume cairan berhubungan dengan demam, menurunnya intake dan tachipnea
4. Risiko tinggi terjadi infeksi berhubungan dengan tindakan invasif pemasangan infus
5. Risiko tinggi terjadi kerussakan integritas kulit berhubungan dengan bed rest total
6. Risiko tinggi terjadi cedera berhubungandengan kejang
3. Perencanaan
1. Bersihan jalan nafas tidak efektif berhubungan dengan penumpukan sekret di jalan nafas
Tujuan: setelah dilaksakan asuhan keperawatan selama 3 x 24 jam jalan nafas menjadi bersih
Kriteria:
- Suara nafas bersih tidak ada ronkhi atau rales, wheezing
- Sekret di jalan nafas bersih
- Cuping hidung tidak ada
- Tidak ada sianosis
Intervensi:
- Kaji status pernafasan tiap 2 jam meliputi respiratory rate, penggunaan otot bantu nafas, warna kulit
- Lakukan suction jika terdapat sekret di jalan nafas
- Posisikan kepala lebih tinggi
- Lakukan postural drainage
- Kolaborasi dengan fisiotherapist untuk melaakukan fisiotherapi dada
- Jaga humidifasi oksigen yang masuk
- Gunakan tehnik aseptik dalam penghisapan lendir
2. Gangguan pertukaran gas berhubungan dengan adanya penumpukan cairan di alveoli paru
Tujuan: setelah dilaksakan asuhan keperawatan selama 3 x 24 jam pertukaran gas dalam alveoli adekuat.
Kriteria:
- Akral hangat
- Tidak ada tanda sianosis
- Tidak ada hipoksia jaringan
- Saturasi oksigen perifer 90%
Intervensi:
- Pertahankan kepatenan jalan nafas
- Keluarkan lendir jika ada dalam jalan nafas
- Periksa kelancaran aliran oksigen 5-6 liter per menit
- Konsul dokter jaga jika ada tanda hipoksia/ sianosis
- Awasi tingkat kesadaran klien
3. Risiko kekurangan volume cairan berhubungan dengan demam, menurunnya intake dan tachipnea
Tujuan: setelah dilakukan tindakan keperawatan selama 3 x 24 jam tidak terjadi kekurangan volume cairan.
Kriteria hasil:
- Tidak ada tanda dehidrasi
- Suhu tubuh normal 36,5-37 0C
- Kelopak mata tidak cekung
- Turgor kulit baik
- Akral hangat
Intervensi:
- Kaji adanya tanda dehidrasi
- Jaga kelancaran aliran infus
- Periksa adanya tromboplebitis
- Pantau tanda vital tiap 6 jam
- Lakukan kompres dingin jika terdapat hipertermia suhu diatas 38 C
- Pantau balance cairan
- Berikan nutrisi sesuai diit
- Awasi turgor kulit
4. Risiko tinggi terjadi infeksi berhubungan dengan tindakan invasif pemasangan infus
Tujuan: setelah dilakukan tindakan keperawatan selama 3 x 24 jam tidak terjadi infeksi akibat pemasangan infus.
Kriteria hasil:
- Aliran infus lancar
- Tidak ada tanda infeksi pada tempat pemasangan infus
- Suhu tubuh dalam batas normal
- Tidak ada tromboplebitis
Intervensi:
- Awasi adanya tanda- tanda infeksi pada tempat pemasangan infus
- Jaga kelancaran aliran infus
- Jaga kenbersihan tempat pemasangan infus
- Jaga tempat pemasangan infus tetap kering
- Tutup tempat pemasangan infus dengankasa betadin
- Ganti lokasi pemasangan infus tiap 3 x 24 jam
5. Risiko tinggi terjadi kerussakan integritas kulit berhubungan dengan bed rest total
Tujuan: seletah dilakukan tindakan keperawatan selama 3 x 24 jam tidak terjadi kerusakan integritas kulit
Kriteria hasil:
- Tidak terdapat luka dekubitus pda lokasi yang tertekan
- Warna kulit daerah tertekan tidak hipoksia, kemerahan
Intervensi:
- Lakukan massage pada kulit tertekan
- Monitor adanya luka dekubitus
- Jaga kulit tetap kering
- Berikan kamfer spiritus pada punggung dan daerah tertekan
- Jaga kebersihan dan kekencangan linen
6. Risiko tinggi terjadi cedera berhubungandengan kejang
Tujuan: setelah dilakukan tindakan keperawatan selama 3 x 24 jam tidak terjadi injuri akibat kejang
Kriteria hasil:
- Tidak ada injuri pada bagian tubuh jika terjadi kejang
- Orang tua selalu mengawasi disamping anaknya
- Orang tua melapor jika terjadi kejang
- Tempat tidur terpasang pengaman
Intervensi:
- Pasang pengaman di sisi tempat tidur
- Anjurkan orang tua untuk melapor jika terjadi kejang
- Siapkan sudip lidah/ pasang pada mulut pasien
- Kolaborasi berikan anti kejang luminal dan diazepam
- Berikan obat sesuai program
- Awasi adanya kejang tiap 15 menit sekali
